第5回「動脈がふくらむ病気(その1)」 ~腹部大動脈瘤(ふくぶだいどうみゃくりゅう)~

1. はじめに
「先生,お腹にドクドクするおおきなコブがあるんだけど悪いものかい?癌じゃないだろうね?」こう言って外来に来られた患者さんがいらっしゃいました。「癌じゃないけど,放っておかないほうがいいね。それにしても大きいなぁ・・」。今では少なくなりましたが実際にあった話です。 今回は動脈がふくらむ病気の中で最も頻度の高いものをお話させていただきます。
2. 腹部大動脈瘤
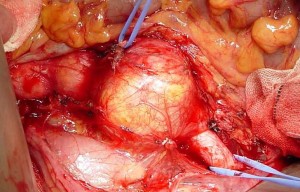
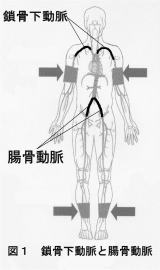
心臓から送り出された血液が流れる最初の血管が大動脈ですが,以前述べましたとおり大動脈は心臓から出て一度頭側に上行し,胸元で大きくカーブして背骨の脇を下行します。大動脈瘤はいろいろな原因で大動脈がふくらんでコブになる病気ですが,その好発部位(よく発生する場所)というものがあります。中でも腹部大動脈瘤は動脈硬化が原因で生ずることが多く,腎動脈が出たすぐ末梢から大動脈が左右の腸骨動脈に分かれる間に多く発生します。 3cm前後であれば経過観察することが多いのですが,4cm以上になると動脈瘤の増大傾向等を考えて手術を考慮し,5cm以上になれば,よほど全身状態が悪くない限り手術を勧めます。というのも,大動脈瘤破裂は非常に怖い病気で死亡率は現在でも50%前後に及ぶと思われます。
では腹部大動脈瘤はどうやって見つかるのでしょう。以前は腹部拍動性腫瘤といって本人あるいはかかりつけの医師がお腹を触って気付く場合もありますが,肥満でお腹の脂肪が厚い人や腹筋の発達した人では触診では発見しにくい事も多々あります。最近は健康診断や他の疾患の検索で行った腹部超音波検査やCT・MRIで偶然発見されることも多くなりました。動脈硬化の強い場合は腹部の単純レントゲン撮影で見つかるものもあります。
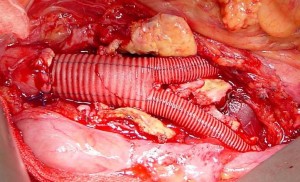
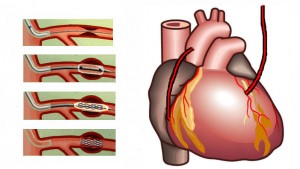
治療は原則として外科手術ですが,手術が難しい場合には丁度トンネルの内側をコンクリートで固めるように血管内に人工血管を挿入する事もあります(血管内治療)。いずれにせよ径が4cmを超えるものに関しては専門医の判断に任せる必要があります。というのも,動脈瘤には絶えず血圧がかかっているために,一般的には年間数mmの速度で徐々に大きくなるのが普通で,拡大傾向と年齢を考え合わせて手術時期を決める必要があるためです。経過をみすぎて手術時期を逸しては元も子もありません。中には「おなかに爆弾をかかえている様でいやだから早く取ってほしい」と言われる患者さんもいらっしゃいます。
3.まとめ
大動脈瘤は決してめずらしい病気ではありません。特に腹部大動脈瘤は動脈硬化が原因の場合が多く,高齢化社会の日本にあって,また予防医療が進み多くの方がより進んだ健康診断を受診する機会が増えるにつれて,発見される可能性が次第に増加していくものと思われます。 最初に述べましたように,自分でお腹のドクドクするコブを発見する可能性も考えて,今晩のお風呂上りにでもベッドの上に寝転がっておへその周囲を少しさわってみてはいかがでしょうか?







1-276x300.jpg)
2-300x161.jpg)